Discover Inercia Cero: Corazón, Riñón y Metabolismo
Inercia Cero: Corazón, Riñón y Metabolismo

Inercia Cero: Corazón, Riñón y Metabolismo
Author: Dr. Gilberto García Bernal
Subscribed: 0Played: 0Subscribe
Share
© Dr. Gilberto García Bernal
Description
Audioresúmenes críticos de la evidencia más actual en obesidad, MASLD, diabetes, hipertensión, dislipidemia y eje cardiorrenometabólico para médicos clínicos.
129 Episodes
Reverse
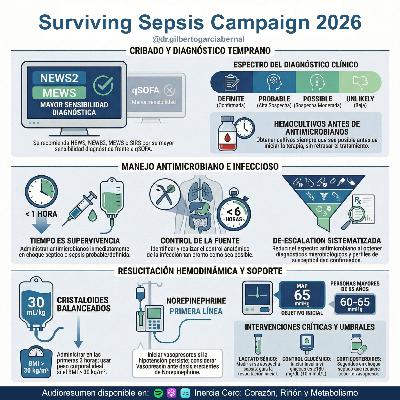
Instagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MDSurviving Sepsis Campaign: International Guidelines for Management of Sepsis and Septic Shock 2026 (Crit Care Med, 2026) Este documento establece las directrices internacionales actualizadas para el manejo integral de la sepsis y el choque séptico en adultos, integrando nuevos programas de mejora de la calidad y protocolos de detección precoz.Proporciona recomendaciones detalladas sobre la administración inmediata de antimicrobianos, el soporte hemodinámico mediante cristaloides balanceados y el manejo de objetivos de oxigenación.Asimismo, enfatiza la importancia de la atención post-hospitalaria para mitigar las secuelas físicas, cognitivas y mentales en los supervivientes.
Instagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MDPeripheral Neuropathy: A Review (JAMA, 2025)Esta revisión científica sintetiza la evidencia actual sobre la neuropatía periférica, destacando que la diabetes es el origen de hasta el 50% de los casos en poblaciones occidentales. Expone un algoritmo diagnóstico que prioriza la historia clínica y pruebas de laboratorio específicas para identificar causas tratables, como deficiencias vitamínicas o gammapatías monoclonales. Además, establece el estándar de tratamiento para el dolor neuropático mediante fármacos de primera línea como gabapentina y duloxetina, señalando que la recuperación completa del daño nervioso es poco común.
Instagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MDRestless Legs Syndrome: A Review (JAMA, 2026)El artículo proporciona una revisión integral del síndrome de piernas inquietas (SPI), señalando que esta condición neurológica afecta aproximadamente al 3% de los adultos y deteriora gravemente el sueño y la calidad de vida. El manejo inicial requiere corregir la deficiencia de hierro si los niveles de ferritina son bajos y suspender fármacos agravantes, posicionando a los gabapentinoides como la terapia farmacológica de primera elección. Las pautas actuales advierten sobre el riesgo de aumentación iatrogénica de los síntomas con el uso de agonistas dopaminérgicos y documentan una alta asociación del SPI con trastornos del ánimo, ideación suicida y un mayor riesgo cardiovascular.
Instagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MD2025 American College of Rheumatology (ACR) Guideline for the Treatment of Systemic Lupus Erythematosus (Arthritis Rheumatol, 2025)Estas guías proporcionan recomendaciones basadas en evidencia para el manejo del lupus eritematoso sistémico no renal en poblaciones adultas y pediátricas. El documento prioriza el tratamiento universal con hidroxicloroquina, la limitación del uso de glucocorticoides a dosis de 5 mg o menos y la introducción temprana de inmunosupresores convencionales o biológicos. Además, ofrece pautas detalladas para el manejo de complicaciones orgánicas específicas y enfatiza la importancia de la toma de decisiones compartida para mejorar la adherencia y los resultados a largo plazo.
Instagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MDEuropean Society of Endocrinology clinical practice guideline for evaluation and management of menopause and the perimenopause (Eur J Endocrinol, 2025)Esta guía proporciona directrices para la evaluación y el manejo clínico integral de la menopausia, la perimenopausia y la insuficiencia ovárica prematura. Recomienda un enfoque holístico e individualizado en el uso de la terapia hormonal, analizando detalladamente sus riesgos y beneficios en relación con la salud ósea, cardiovascular y el cáncer. Además, establece criterios específicos para el diagnóstico bioquímico y el manejo de síntomas en mujeres que no son candidatas a tratamientos hormonales. Management of Menopausal Symptoms: A Review (JAMA, 2023)El artículo revisa las opciones terapéuticas para los síntomas vasomotores y el síndrome genitourinario de la menopausia, señalando a la terapia hormonal como el tratamiento de primera línea por su alta eficacia. Presenta evidencia sobre alternativas no hormonales, como inhibidores de la recaptación de serotonina y gabapentina, para pacientes que no desean o tienen contraindicaciones para el uso de hormonas. Asimismo, detalla los perfiles de seguridad respecto a riesgos de accidente cerebrovascular, tromboembolismo venoso y cáncer de mama derivados de grandes ensayos clínicos.
Instagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MDHealth of adipose tissue: oestrogen matters (Nat. Rev. Endocrinol., 2025)El artículo analiza cómo los estrógenos regulan la salud del tejido adiposo, influyendo directamente en su distribución corporal, la sensibilidad a la insulina y la función mitocondrial. Explica que la disminución de estas hormonas durante la menopausia favorece la acumulación de grasa visceral y aumenta significativamente el riesgo de padecer enfermedades cardiometabólicas. Además, examina el papel de los distintos receptores de estrógeno y evalúa intervenciones terapéuticas como el ejercicio y los moduladores selectivos para mitigar la disfunción metabólica.
Instagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MDLipoprotein(a)-lowering therapies: a promising future (Eur Heart J, 2026)Esta revisión integral analiza la lipoproteína(a) como un factor de riesgo genético crítico para enfermedades cardiovasculares que no responde adecuadamente a las terapias lipídicas convencionales o cambios en el estilo de vida. Se detallan las terapias de vanguardia basadas en ácidos nucleicos, como oligonucleótidos antisentido y ARN de interferencia pequeño, que han demostrado reducciones drásticas y duraderas de Lp(a) en ensayos clínicos recientes. El artículo también examina los ensayos de fase III en curso y el potencial futuro de la edición génica para transformar el manejo del riesgo cardiovascular residual y la estenosis valvular aórtica calcificada.
Instagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MDPotassium and the kidney (Nat Rev Nephrol, 2026) Este artículo revisa los mecanismos mediante los cuales los riñones detectan el potasio y su impacto crítico en la regulación de la presión arterial y la salud cardiorrenal. Explica que las dietas ricas en potasio reducen el riesgo cardiovascular, mientras que su deficiencia promueve la hipertensión sensible a la sal y acelera la progresión de la enfermedad renal crónica. Finalmente, propone estrategias farmacológicas modernas para manejar la hiperpotasemia, permitiendo que pacientes con riesgo renal consuman dietas saludables y mantengan tratamientos protectores esenciales.
Instagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MDContemporary Diagnosis and Treatment of Aortic Regurgitation: A State-of-the-Art Review (JACC, 2026)Esta revisión exhaustiva sintetiza los avances contemporáneos en la fisiopatología, la epidemiología y el diagnóstico por imagen multimodal de la insuficiencia aórtica, subrayando la alta prevalencia de casos no diagnosticados y la persistente brecha de tratamiento en la práctica real. El documento resalta un cambio de paradigma hacia la intervención temprana guiada por parámetros volumétricos y fibrosis miocárdica detectada mediante resonancia magnética, antes de que ocurra un deterioro irreversible de la fracción de eyección. Además, analiza las innovaciones en técnicas quirúrgicas reconstructivas y la expansión del reemplazo valvular transcatéter con dispositivos dedicados, proporcionando algoritmos específicos para optimizar el manejo de pacientes de alto riesgo
Instagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MDBlood pressure management in stroke: comparative review of the 2025 AHA/ACC/AANP/ACPM/AGS/AMA/ASPC/NMA/PCNA/SGIM, 2024 ESC, 2023 ESH, and 2025 JSH guidelines (Hypertens Res, 2026)Este artículo compara las directrices internacionales más recientes sobre el manejo de la presión arterial en las fases aguda y crónica del ictus isquémico y la hemorragia intracerebral. Destaca que el manejo debe ser conservador en la fase aguda del ictus isquémico sin reperfusión, mientras que para la prevención secundaria se recomienda un objetivo global de presión arterial inferior a 130/80 mmHg. Asimismo, subraya la necesidad de reducir rápidamente la presión sistólica a niveles cercanos a 140 mmHg en hemorragias intracerebrales agudas, evitando fluctuaciones excesivas.
Instagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MDType 2 diabetes mellitus (Nat Rev Dis Primers, 2026)Esta revisión analiza la diabetes tipo 2 como una enfermedad crónica impulsada por una compleja interacción de factores genéticos, biológicos y determinantes sociales de la salud.Los autores presentan el marco de los "trece tumultuosos" para explicar la fisiopatología multiorgánica y destacan el preocupante aumento de casos de inicio temprano en menores de 40 años.El estudio enfatiza un enfoque de manejo holístico centrado en la persona que integra la gestión del peso, el bienestar psicosocial y el uso de terapias innovadoras para prevenir complicaciones.
Instagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MDSecondary Prevention after Ischemic Stroke (N Engl J Med, 2026)Este artículo de práctica clínica describe de manera exhaustiva las estrategias para la prevención secundaria tras un accidente cerebrovascular isquémico, resaltando la importancia de implementar intervenciones basadas en el mecanismo específico lo antes posible. Presenta evidencia actualizada para el manejo de la hipertensión, la hiperlipidemia y la diabetes, además de detallar protocolos de terapia antitrombótica y procedimientos de revascularización carotídea. El texto también enfatiza el papel crítico de las modificaciones en el estilo de vida, como el cese del tabaquismo y la adopción de una dieta mediterránea, para mitigar el riesgo de eventos cardiovasculares recurrentes.
Instagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MDAmerican Association of Clinical Endocrinology Consensus Statement Algorithm for Management of Adults With Type 2 Diabetes — 2026 Update (Endocr Pract, 2026)Este documento presenta algoritmos visuales actualizados para el diagnóstico y manejo integral de la diabetes tipo 2 y la prediabetes en adultos.Introduce una nueva herramienta para la clasificación etiológica de la diabetes y enfatiza el tratamiento de la obesidad y el riesgo cardiorenal como pilares fundamentales.Prioriza un enfoque centrado en las comorbilidades para la selección de fármacos, integrando evidencia reciente de ensayos clínicos sobre protección de órganos.
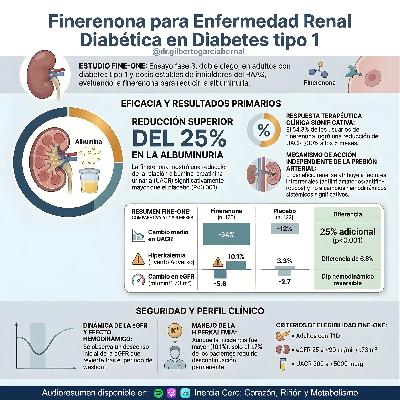
Instagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MDFinerenone in Type 1 Diabetes and Chronic Kidney Disease. FINE-ONE (N Engl J Med, 2026)Este ensayo clínico de fase 3 demuestra que la finerenona reduce significativamente la albuminuria en un 25% adicional respecto al placebo en adultos con diabetes tipo 1 y enfermedad renal crónica. Los resultados destacan un perfil de seguridad manejable, con efectos hemodinámicos reversibles sobre la función renal y una mayor incidencia de hiperkalemia controlable en comparación con el tratamiento estándar.Finerenone for Diabetic Kidney Disease in Type 1 Diabetes — A Fine Answer? (N Engl J Med, 2026)Este editorial analiza los hallazgos del ensayo FINE-ONE, señalando que la finerenona representa el primer avance terapéutico importante para la protección renal en diabetes tipo 1 en más de tres décadas.Los autores subrayan el potencial del fármaco para mitigar la inflamación y la fibrosis, aunque enfatizan la necesidad de estudios a más largo plazo para confirmar beneficios sostenidos en la función renal.
Instagram: @dr.gilbertogarciabernalInfografías en X: @DoctorGilbertoGDiagnosis and Treatment of Obstructive Sleep Apnea (JAMA Intern Med, 2025) Este análisis clínico aborda la apnea obstructiva del sueño (AOS) como una condición prevalente y subdiagnosticada que afecta a millones de adultos a nivel mundial. Los autores evalúan el tamizaje mediante el cuestionario STOP-Bang y la eficacia de la presión positiva en la vía aérea (PAP) para mitigar riesgos cardiovasculares. Se destaca el papel de la pérdida de peso y el uso reciente de medicamentos como la tirzepatida para reducir significativamente la severidad del trastorno en pacientes con obesidad. El estudio concluye que el manejo debe ser personalizado, integrando opciones quirúrgicas y farmacológicas según las preferencias y el perfil de riesgo del paciente. Obstructive Sleep Apnea (Prim Care, 2025) Esta revisión clínica examina la fisiopatología, el diagnóstico y el tratamiento de la AOS en poblaciones adultas y pediátricas. Describe herramientas de tamizaje como el STOP-BANG y compara la utilidad de la polisomnografía frente a las pruebas diagnósticas simplificadas en el hogar. El artículo detalla intervenciones que incluyen el CPAP, dispositivos de avance mandibular y terapias avanzadas como la estimulación del nervio hipogloso. Se concluye que el reconocimiento oportuno por parte del médico de primer contacto es esencial para prevenir complicaciones graves como hipertensión sistémica y mortalidad prematura.
Online PREVENT CalculatorInstagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MD2026 ACC/AHA/AACVPR/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA Guideline on the Management of Dyslipidemia: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines (Circulation, 2026)Establece las nuevas recomendaciones clínicas para el manejo de la dislipidemia incorporando las ecuaciones PREVENT.Introduce umbrales de tratamiento de riesgo ajustados a partir del 3% debido a la calibración contemporánea y mayor precisión de los nuevos modelos.Systematic examination of the PREVENT equations for cardiovascular disease risk (Am J Prev Cardiol, 2026)Analiza cómo diversas combinaciones de edad y factores de riesgo influyen en las estimaciones de riesgo cardiovascular a 10 y 30 años.Identifica los umbrales clínicos específicos, señalando que el riesgo del 7.5% se alcanza generalmente a los 68 años en mujeres y 63 años en hombres con niveles promedio de factores de riesgo.AHA PREVENT Equations and Cardiovascular Disease Risk in Diverse Health Care Populations (J Am Coll Cardiol, 2025)Evalúa el desempeño de las ecuaciones PREVENT en cuatro grandes sistemas de salud integrados de EE. UU., observando una subestimación del riesgo observado en varias poblaciones.Destaca que la calibración varía significativamente según el sexo, la raza y el entorno clínico, sugiriendo la necesidad de evaluaciones y calibraciones locales.Comparison of Globorisk, SCORE2, and PREVENT in the Stratification of Cardiovascular Risk and its Relationship with End-Organ Damage Among Adults With Arterial Hypertension (J Clin Hypertens, 2025)Compara tres ecuaciones de riesgo en una cohorte de adultos mexicanos con hipertensión, demostrando que PREVENT identifica una mayor prevalencia de alto riesgo cardiovascular.Concluye que la puntuación PREVENT ofrece la mejor capacidad de discriminación para detectar el daño a órgano blanco en esta población específica.Evaluation and Comparison of the PREVENT and Pooled Cohort Equations for 10-Year Atherosclerotic Cardiovascular Risk Prediction (J Am Heart Assoc, 2025)PREVENT proporciona predicciones de riesgo más precisas y mejor calibradas en todos los grupos.External Validation of the American Heart Association PREVENT Cardiovascular Disease Risk Equations (JAMA Netw Open, 2024)Confirma que las estimaciones de riesgo demuestran una excelente discriminación para predecir la mortalidad por enfermedad cardiovascular a 10 años.Projected Changes in Statin and Antihypertensive Therapy Eligibility With the AHA PREVENT Cardiovascular Risk Equations (JAMA, 2024)Cuantifica el impacto clínico de adoptar PREVENT, proyectando que 15.8 millones de adultos en EE. UU. podrían dejar de ser elegibles para terapias con estatinas o antihipertensivos.Comparing Cardiovascular Risk Classification of U.S. Adults According to Pooled Cohort Equations and PREVENT Equations: Cross-Sectional Analysis of the National Health and Nutrition Examination Survey (Ann Intern Med, 2024)Documenta que PREVENT clasifica a una proporción mayor de adultos en categorías de bajo riesgo, resultando en un acuerdo general entre modelos del 89.8%.Development and Validation of the American Heart Association Predicting Risk of Cardiovascular Disease EVENTs (PREVENT) Equations (Circulation, 2024)Presenta el desarrollo y validación de las ecuaciones PREVENT a partir de una muestra masiva de más de 6 millones de personas.Novel Prediction Equations for Absolute Risk Assessment of Total Cardiovascular Disease Incorporating Cardiovascular-Kidney-Metabolic Health: A Scientific Statement From the American Heart Association (Circulation, 2023)Establece la justificación científica y el marco conceptual para el síndrome cardio-renal-metabólico y las ecuaciones PREVENT.
Instagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MDTirotoxicosis e hipertiroidismo (Medicine, 2024)Esta actualización médica detalla el diagnóstico bioquímico y etiológico de la tirotoxicosis, resaltando la importancia de la TSH como prueba inicial y el uso de la gammagrafía para diferenciar entre el aumento de síntesis hormonal y la liberación por destrucción glandular. Describe el manejo terapéutico de la enfermedad de Graves-Basedow y el bocio multinodular, comparando la eficacia y los riesgos de las tionamidas, el radioyodo y la cirugía. Proporciona además pautas críticas para el tratamiento de la oftalmopatía activa y el control hormonal seguro durante la gestación y el puerperio.Hyperthyroidism (Lancet, 2024)Este seminario revisa la epidemiología global del hipertiroidismo, vinculando la prevalencia de sus distintas formas con el estado de suficiencia de yodo en la población. Analiza las complicaciones sistémicas graves, incluyendo la tormenta tiroidea y el aumento del riesgo de mortalidad cardiovascular y fracturas en pacientes no tratados. Examina la transición clínica hacia tratamientos médicos con antitiroideos de larga duración y explora futuras terapias biológicas dirigidas a restaurar la tolerancia inmune en la enfermedad de Graves.
Instagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MDBleeding Risk with Apixaban vs. Rivaroxaban in Acute Venous Thromboembolism. COBRRA (N Engl J Med, 2026)Este estudio clínico aleatorizado evalúa la incidencia de hemorragias en pacientes con tromboembolismo venoso agudo tratados con apixabán o rivaroxabán.Los hallazgos principales revelan que apixabán presenta un perfil de seguridad superior, con un riesgo significativamente menor de sangrado mayor y no mayor clínicamente relevante.Ambos anticoagulantes mostraron una eficacia similar en la prevención de eventos trombóticos recurrentes durante el periodo de seguimiento de tres meses.
Instagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MD2026 ACC/AHA/AACVPR/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA Guideline on the Management of Dyslipidemia (J Am Coll Cardiol., 2026)Esta guía de práctica clínica actualiza el manejo de las dislipidemias, sustituyendo al documento de 2018 e incorporando las ecuaciones PREVENT para una evaluación de riesgo cardiovascular más precisa. El documento restablece objetivos numéricos para los niveles de LDL-C y no-HDL-C, además de recomendar la medición de lipoproteína(a) al menos una vez en la vida para refinar la estratificación del riesgo. Asimismo, integra evidencia sobre nuevas terapias no estatínicas como el ácido bempedoico e inclisiran, optimizando el tratamiento para pacientes de muy alto riesgo o con síntomas musculares asociados a estatinas
Instagram: @dr.gilbertogarciabernalInfografías en X: @GilbertoG_MDReduced-Frequency GLP1 Therapy Maintains Weight, Body Composition, and Metabolic Syndrome Improvements: A Case Series (Obesity, 2026)Este estudio evalúa una estrategia de mantenimiento mediante la reducción de la frecuencia de dosificación de agonistas de GLP-1 tras alcanzar una meseta de peso con terapia semanal. Los resultados indican que este enfoque preserva la pérdida de peso, la composición corporal y las mejoras metabólicas, reduciendo potencialmente los costos y la carga del tratamiento. Los hallazgos sugieren que la desescalada estructurada es una alternativa viable para la gestión crónica de la obesidad sin sacrificar la eficacia clínica.