Discover CapsulEndo
CapsulEndo

20 Episodes
Reverse
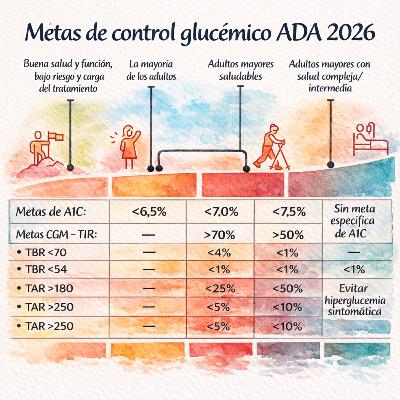
Glycemic Goals: Standards of Care in Diabetes—2026Diabetes Care 2026;49(Supplement_1):S27–S49 DOI 10.2337/dc26-S0021️⃣ El estado glucémico debe evaluarse con A1C + BGM y/o CGM; ningún método aislado es suficiente en todos los casos.2️⃣ A1C refleja la glucemia promedio de 2–3 meses y está fuertemente vinculada a complicaciones microvasculares.3️⃣ CGM permite evaluar variabilidad, hipoglucemia y tiempo en rango (TIR), aspectos no captados por la A1C.4️⃣ La combinación de A1C + CGM es especialmente útil en DM1 y DM2 con insulinoterapia intensiva.5️⃣ Medición recomendada:Cada 3 meses si control inestableCada 6 meses si control estable6️⃣ A1C puede ser inexacta en:Anemias / hemólisisERCEmbarazoTransfusionesVariantes de hemoglobinaHbSS o variantes homocigotas (no medible)7️⃣ A1C no mide:Variabilidad glucémicaHipoglucemiaGlucosa en tiempo real8️⃣ Diferencias por raza/etnicidad no deben modificar su uso clínico; no son sustitutos de variaciones genéticas reales.9️⃣ Fructosamina y albúmina glicada reflejan glucemia de 2–4 semanas.🔟 Su evidencia es menor que la de A1C, pero son útiles cuando A1C no es confiable.1️⃣1️⃣ TIR >70% se correlaciona con A1C ≈ 7%.1️⃣2️⃣ TBR <70 mg/dL <4% y <54 mg/dL <1% en la mayoría de adultos.1️⃣3️⃣ En adultos mayores complejos:TIR >50%TBR <1%Se permite mayor hiperglucemia para evitar hipoglucemia.1️⃣4️⃣ Coeficiente de variación >36% se asocia con mayor riesgo de hipoglucemia.1️⃣5️⃣ Meta estándar adulto no embarazado:A1C <7%Preprandial 80–130 mg/dLPosprandial <180 mg/dL1️⃣6️⃣ Individualización:<6.5% si bajo riesgo de hipoglucemia y larga expectativa de vidaHasta 8% si salud compleja o expectativa limitada1️⃣7️⃣ DCCT (DM1) y UKPDS (DM2) demostraron reducción significativa de complicaciones microvasculares con control intensivo.1️⃣8️⃣ Existe “memoria metabólica”: el beneficio del control temprano persiste décadas.1️⃣9️⃣ En DM2 avanzada (ACCORD, ADVANCE, VADT), la normalización intensiva no redujo claramente eventos CV y ACCORD mostró ↑ mortalidad.2️⃣0️⃣ El beneficio cardiovascular actual depende más de SGLT2 y agonistas GLP-1 (± GIP) que del número absoluto de A1C; sus beneficios son en gran parte independientes de la reducción glucémica.La hipoglucemia severa aumenta mortalidad y debe prevenirse activamente.Las metas deben reevaluarse con el tiempo.La decisión debe ser compartida y centrada en la persona.La desintensificación es apropiada cuando el riesgo supera el beneficio.🧪 A1C: fortalezas y limitaciones🧬 Biomarcadores alternativos📡 CGM: métricas clave🎯 Metas glucémicas generales🧠 Microvasculares❤️ Cardiovasculares🧩 Principios finales
Diagnosis and Classification of Diabetes: Standards of Care in Diabetes—2026Diabetes Care 2026;49(Supplement_1):S27–S49 DOI 10.2337/dc26-S002🎗️ Diabetes inducida por terapias oncológicas⚠️ Hiperglucemia inducida por cáncer ocurre en 15–50% de pacientes en tratamiento sistémico y se asocia con peor pronóstico oncológico y menor respuesta al tratamiento.🧬 Inhibidores PD-1 / PD-L1 (± anti-CTLA-4) pueden causar diabetes autoinmune de novo, frecuentemente debutando con cetoacidosis (DKA) y casi siempre requieren insulina de por vida 💉.🎯 Inhibidores PI3Kα (ej. alpelisib) causan hiperglucemia grado 3–4 hasta en 36%, con inicio temprano (mediana 13 días) ⏱️ → monitoreo glucémico intensivo es clave.🔁 Inhibidores mTOR (ej. everolimus) se asocian con hiperglucemia hasta en 27%, con inicio variable (semanas–años).🩺 La diabetes pancreatogénica se asocia a pancreatitis, resección pancreática o cáncer pancreático, con insuficiencia exocrina 🍽️ y sin autoinmunidad tipo 1.🚫💊 Deben evitarse terapias basadas en incretinas; considerar inicio temprano de insulina 💉.🧬 La CFRD afecta ~20% de adolescentes y 50% de adultos, con impacto negativo en estado nutricional, función pulmonar y supervivencia 📉.🔄 La PTGO anual desde los 10 años es el estándar diagnóstico, aunque el cumplimiento es bajo ⚠️.🧪 A1C ≥6.5% confirma CFRD (requiere confirmación); A1C 5.5–6.4% puede usarse como filtro previo a PTGO 🔍.💉 Insulina es el tratamiento de elección, con metas individualizadas 🎯.⚡ La hiperglucemia temprana postrasplante es muy frecuente (≈90% en trasplante renal); muchas veces es transitoria.🧾 El diagnóstico formal se realiza cuando el paciente está estable (≈3 meses); la PTGO es la prueba recomendada. En hospital, insulina es primera línea 💉.👶🧑 Debe sospecharse en diabetes <6 meses, diabetes atípica sin obesidad ni autoinmunidad, o hiperglucemia leve y estable.🧬 El diagnóstico genético permite tratamiento personalizado:• 🚫💊 No tratar GCK-MODY• 💊 Sulfonilureas en HNF1A- / HNF4A-MODY📅 Criterios diagnósticos (24–28 semanas):🧪 PTGO 75 g (ayuno ≥8 h)📌 GDM si ≥1 valor es anormal:🩸 Ayuno ≥92 mg/dL⏱️ 1 h ≥180 mg/dL⏱️ 2 h ≥153 mg/dL1️⃣ 🥤 GLT 50 g, 1 h (sin ayuno) 👉 Positiva si ≥130–140 mg/dL2️⃣ 🧪 PTGO 100 g (ayuno)📌 GDM si ≥2 valores anormales:🩸 Ayuno ≥95 mg/dL⏱️ 1 h ≥180 mg/dL⏱️ 2 h ≥155 mg/dL⏱️ 3 h ≥140 mg/dL🧪 Diabetes pancreática (tipo 3c)🫁 Diabetes relacionada con fibrosis quística (CFRD)🫀 Diabetes mellitus postrasplante (PTDM)🧬 Diabetes monogénica🤰 Diabetes mellitus gestacional (GDM)🔹 Estrategia de un paso – IADPSG / ADA🔹 Estrategia de dos pasos – ACOG
Diagnosis and Classification of Diabetes: Standards of Care in Diabetes—2026Diabetes Care 2026;49(Supplement_1):S27–S49 DOI 10.2337/dc26-S002Diabetes tipo 1 (DM1)🧬 La DM1 autoinmune representa 5–10% de los casos y se debe a destrucción inmunomediada de las células β pancreáticas.🔬 Los autoanticuerpos de islotes incluyen GAD65, insulina, IA-2/IA-2b y ZnT8; su número y tipo determinan el riesgo de progresión.🧠 Existe fuerte asociación genética con HLA (DQB1, DRB1), con alelos predisponentes y protectores.📊 La DM1 progresa en tres etapas:🟢 Etapa 1: ≥2 autoanticuerpos + normoglucemia🟡 Etapa 2: autoanticuerpos + disglicemia🔴 Etapa 3: diabetes clínica manifiesta⏳ El riesgo de progresión es ~44% a 5 años en etapa 1 y ~75% a 5 años en etapa 2.🚨 El tamizaje estructurado reduce el riesgo de cetoacidosis al diagnóstico, especialmente en familiares de alto riesgo.👶 En niños, la progresión suele ser rápida y el debut con cetoacidosis es frecuente; en adultos es más lenta, con posible “luna de miel”.🧪 La positividad única de IA-2 conlleva riesgo similar a múltiples autoanticuerpos; GAD65 aislado progresa más lentamente.🦠 Virus (enterovirus, SARS-CoV-2) pueden actuar como factores aceleradores en individuos genéticamente susceptibles.💊 Los inhibidores de puntos de control inmunitario pueden inducir una diabetes autoinmune fulminante, usualmente con cetoacidosis y sin remisión.⚠️ Prediabetes se define por GAA (100–125 mg/dL), ITG (140–199 mg/dL a 2 h) o A1C 5.7–6.4%, y conlleva alto riesgo cardiometabólico.📈 El riesgo de progresión a diabetes aumenta de forma continua con A1C, siendo muy alto cuando A1C >6.0%.❤️ La prediabetes se asocia a obesidad visceral, dislipidemia aterogénica e hipertensión, y requiere tamizaje cardiovascular integral.🛡️ La prevención de progresión reduce complicaciones microvasculares (retinopatía, nefropatía) a largo plazo.🍔 La DM2 representa 90–95% de los casos y se caracteriza por resistencia a la insulina + deficiencia relativa de insulina.🧩 Es una enfermedad heterogénea: puede ocurrir sin obesidad, con grasa visceral o ectópica como factor clave.💤 La DM2 suele ser asintomática por años, favoreciendo daño micro y macrovascular antes del diagnóstico.💥 La cetoacidosis es rara, pero puede ocurrir ante estrés agudo; el estado hiperosmolar hiperglucémico es más típico.🔁 La remisión es posible en etapas tempranas con intervención intensiva de estilo de vida o cirugía metabólica.🔍 El tamizaje sistemático es esencial:👤 Adultos ≥35 años: al menos cada 3 años⚖️ Sobrepeso/obesidad + factores de riesgo: a cualquier edad👶 Niños ≥10 años o pubertad con sobrepeso + ≥1 factor de riesgoPrediabetesDiabetes tipo 2 (DM2)Tamizaje poblacional
Diagnosis and Classification of Diabetes: Standards of Care in Diabetes—2026Diabetes Care 2026;49(Supplement_1):S27–S49 DOI 10.2337/dc26-S002🩺 Definición, diagnóstico y clasificación de la Diabetes Mellitus (ADA 2026)🍬 La diabetes mellitus es un grupo de trastornos metabólicos caracterizados por hiperglucemia crónica, debida a subutilización de glucosa y producción hepática inapropiada (gluconeogénesis y glucogenólisis).🧬 Puede diagnosticarse mediante glucosa plasmática elevada o A1C elevada, reflejando distintos aspectos del metabolismo de la glucosa.🧠 La diabetes se clasifica convencionalmente en DM1, DM2, diabetes gestacional y otros tipos específicos, aunque esta clasificación está en evolución hacia modelos más fisiopatológicos y genéticos.🧪 Pruebas diagnósticas válidas incluyen: A1C, glucosa plasmática en ayuno, glucosa a las 2 h en PTOG 75 g y glucosa aleatoria con síntomas.📏 Criterios diagnósticos de diabetes (no embarazadas):🧬 A1C ≥ 6.5%🕗 Glucosa en ayuno ≥ 126 mg/dL🥤 Glucosa 2 h PTOG ≥ 200 mg/dL🚨 Glucosa aleatoria ≥ 200 mg/dL con síntomas clásicos🔁 En ausencia de síntomas, se requieren dos pruebas anormales (la misma o diferentes) para confirmar el diagnóstico.⚠️ Resultados discordantes entre A1C y glucosa obligan a repetir la prueba alterada y evaluar interferencias analíticas o condiciones clínicas.🩸 A1C debe medirse con métodos certificados por NGSP (o IFCC fuera de EE. UU.) y refleja un promedio ponderado de glucosa de ~120 días.✅ Ventajas del A1C: no requiere ayuno, menor variabilidad día a día y mayor estabilidad preanalítica.❌ Limitaciones del A1C: menor sensibilidad que la glucosa a 2 h y resultados alterados por anemia, variantes de hemoglobina o recambio eritrocitario anormal.🧬 Variantes genéticas (como deficiencia de G6PD) y algunas hemoglobinopatías pueden subestimar A1C y deben considerarse clínicamente.🌍 Aunque existen diferencias promedio de A1C entre grupos raciales, no se recomienda usar raza como sustituto genético, y el riesgo de complicaciones por A1C es similar entre poblaciones.🥤 La glucosa a las 2 h en PTOG es la prueba más sensible y diagnostica más casos de prediabetes y diabetes que ayuno o A1C.🛑 La evidencia de prevención primaria de DM2 es más sólida en personas con tolerancia a la glucosa alterada, con o sin glucosa en ayuno elevada.⛔ No hay evidencia suficiente para usar monitoreo continuo de glucosa (CGM) en el tamizaje o diagnóstico de diabetes o prediabetes.🧠 Diabetes tipo 1: destrucción autoinmune de células β, con deficiencia absoluta de insulina; puede presentarse a cualquier edad, no solo en la infancia.🧠 Diabetes tipo 2: pérdida progresiva no autoinmune de secreción de insulina, generalmente asociada a resistencia a la insulina.🧬 Otros tipos específicos: incluyen diabetes monogénica (MODY), enfermedades del páncreas exocrino y diabetes inducida por fármacos o químicos.🤰 Diabetes gestacional: se diagnostica en el 2.º o 3.º trimestre cuando no existía diabetes manifiesta previa al embarazo.🧩 La diabetes es heterogénea; la correcta clasificación es clave para tratamiento personalizado, acceso a tecnologías y terapias con beneficio cardiometabólico (GLP-1 RA, SGLT2i).
Pre-DiabetesRanjit Unnikrishnan, Jonathan E. Shaw, Juliana C. N. Chan, Sarah H. Wild, Anne L. Peters, Sharon Orrange, Michael Roden, Viswanathan Mohan.Nat Rev Dis Primers. 2025 Jul 17;11(1):49. Doi: 10.1038/s41572-025-00635-0
Pre-DiabetesRanjit Unnikrishnan, Jonathan E. Shaw, Juliana C. N. Chan, Sarah H. Wild, Anne L. Peters, Sharon Orrange, Michael Roden, Viswanathan Mohan.Nat Rev Dis Primers. 2025 Jul 17;11(1):49. Doi: 10.1038/s41572-025-00635-0🩺 Prediabetes: hiperglucemia intermedia, usualmente asintomática, que ↑ riesgo de DM2 y complicaciones; es una ventana clave para prevención.📊 Magnitud: cientos de millones afectados; la prevalencia varía por definición, edad, sexo y etnicidad. TGA suele ser más frecuente que GAA.🧪 Diagnóstico: se detecta con glucosa en ayunas, PTGO 2 h y/o HbA1c.⚠️ HbA1c es práctica, pero puede ser menos precisa según población y condiciones (anemia/hemoglobinopatías/recambio eritrocitario).🧬 Fisiopatología: combinación de resistencia a la insulina + deterioro progresivo de célula β.🧠/🟤 GAA: más resistencia hepática (↑ producción de glucosa).💪 IGT/TGA: más resistencia muscular (↓ captación posprandial).⚠️ Riesgo: mayor progresión a DM2 cuando coexisten defectos (GAA+IGT, o múltiples alteraciones). También ↑ riesgo CV, ERC y otras comorbilidades.🎯 Tamizaje recomendado: enfoque escalonado (puntajes de riesgo → pruebas), y en alto riesgo usar PTGO para no omitir IGT.🏃♀️🥗 Tratamiento base: estilo de vida (más evidencia en IGT).💊 Metformina: considerar en alto riesgo (IMC alto, jóvenes, IGT+ayuno alto, HbA1c alta, antecedente DMG).💉 GLP-1 / GLP-1–GIP: favorecen pérdida de peso y regresión, pero el efecto puede perderse al suspender y el costo es debate.🔪 Cirugía metabólica: muy eficaz en obesidad; alta remisión y ↓ progresión a DM2.🌍 Mensaje final: la prediabetes es heterogénea → conviene estratificar riesgo (fenotipo/recursos/preferencias) y priorizar intervención en quienes tienen mayor probabilidad de progresar.
Polycystic ovary syndrome PrimerElisabet Stener-Victorin, Helena Teede, Robert J Norman, Richard Legro, Mark O Goodarzi, Anuja Dokras, Joop Laven, Kathleen Hoeger, Terhi T PiltonenNat Rev Dis Primers. 2024 Apr 18;10(1):27DOI: 10.1038/s41572-024-00511-3
Polycystic ovary syndrome PrimerElisabet Stener-Victorin, Helena Teede, Robert J Norman, Richard Legro, Mark O Goodarzi, Anuja Dokras, Joop Laven, Kathleen Hoeger, Terhi T PiltonenNat Rev Dis Primers. 2024 Apr 18;10(1):27DOI: 10.1038/s41572-024-00511-3
Polycystic ovary syndrome PrimerElisabet Stener-Victorin, Helena Teede, Robert J Norman, Richard Legro, Mark O Goodarzi, Anuja Dokras, Joop Laven, Kathleen Hoeger, Terhi T PiltonenNat Rev Dis Primers. 2024 Apr 18;10(1):27DOI: 10.1038/s41572-024-00511-3🩺 Resumen del SOP en 25 puntos clave🌍 Alta prevalencia: El SOP afecta al 11–13% de las mujeres a nivel mundial, siendo la endocrinopatía femenina más frecuente.⏳ Subdiagnóstico frecuente: Muchas mujeres tardan años y múltiples consultas en recibir el diagnóstico.🧠🫀🍩 Enfermedad multisistémica: Afecta los sistemas reproductivo, metabólico, cardiovascular, hepático y psicológico.📋 Criterios diagnósticos en adultas: Se requieren 2 de 3: hiperandrogenismo, disfunción ovulatoria y/o ovarios poliquísticos o AMH elevada.👧 Diagnóstico en adolescentes: Solo hiperandrogenismo + ciclos irregulares; no se usa USG ni AMH para evitar sobrediagnóstico.🔥 Hiperandrogenismo central: Es el eje fisiopatológico principal del SOP.🍬 Insulinorresistencia intrínseca: Presente en 50–80%, incluso en mujeres con peso normal.📈 Diabetes tipo 2 temprana: Riesgo hasta 4 veces mayor, con inicio más precoz que en la población general.🧠➡️🧬 Alteración neuroendocrina: Aumento de la frecuencia de pulsos de GnRH y LH.🧪 AMH elevada: Inhibe la maduración folicular y perpetúa la anovulación.🥚 Bloqueo folicular: Acumulación de múltiples folículos pequeños sin ovulación.⚖️ Obesidad como modulador: No es causa obligatoria, pero agrava el fenotipo clínico y metabólico.🧈 Tejido adiposo disfuncional: Adipocitos grandes, ↓ adiponectina, ↑ leptina → insulinorresistencia.🔬 Inflamación crónica de bajo grado: Elevación de citocinas proinflamatorias (TNF, IL-6, PCR).❤️ Mayor riesgo cardiovascular: Incremento de infarto, EVC e insuficiencia cardiaca desde edades jóvenes.🫁 MASLD (hígado graso): Prevalencia aumentada (~43%), ligada a IR e hiperandrogenismo.👶 Infertilidad anovulatoria: Riesgo 15 veces mayor, aunque muchas mujeres logran embarazo con o sin tratamiento.🤰 Complicaciones obstétricas: Más aborto, diabetes gestacional, preeclampsia y parto prematuro.🧬 Disfunción endometrial: Exposición estrogénica sin progesterona → ↑ riesgo de cáncer endometrial (×5).🧠 Alta carga psicológica: Mayor prevalencia de depresión, ansiedad y TCA.💔 Impacto en calidad de vida: Hirsutismo, acné e imagen corporal afectan autoestima y sexualidad.🧬 Base genética sólida: Heredabilidad >70%, con múltiples loci asociados.🧫 Programación fetal (DOHaD): Exposición intrauterina a andrógenos/AMH aumenta riesgo en la descendencia.👨 Fenotipo masculino posible: Familiares varones muestran mayor riesgo metabólico y hormonal.🎯 Medicina personalizada: Identificación de subtipos reproductivos y metabólicos permitirá tratamientos dirigidos y prevención temprana.
Anxiety and depression in midlife transition and beyond: The role of estrogens Claudio N. SoaresDoi.org/10.1016/j.coemr.2023.100457🌍 Alta carga mundial de depresión y ansiedadAfectan a más de mil millones de personas; las mujeres presentan un riesgo mayor y la pandemia aumentó su prevalencia.🕰️ Ventanas de vulnerabilidad hormonalEtapas como premenstruo, puerperio y transición menopáusica aumentan la susceptibilidad a depresión y ansiedad.⚠️ Mayor riesgo emocional en la mediana edadSíntomas vasomotores, trastornos del sueño y comorbilidades como hipertensión o diabetes afectan el bienestar mental.😔 Depresión durante la menopausiaAumentan los síntomas depresivos y los episodios de depresión mayor, sobre todo en mujeres con antecedentes.🧩 Factores moderadores y mediadoresFactores persistentes (sociales, de salud) y factores específicos de la etapa (fluctuaciones hormonales, estrés, síntomas vasomotores) explican el riesgo.🧠 Estrógeno como neuromoduladorInfluye en serotonina, noradrenalina y GABA; y favorece la neuroprotección mediante el factor neurotrófico derivado del cerebro.💊 Evidencia del estradiol como tratamientoEnsayos clínicos muestran eficacia del estradiol transdérmico para depresión mayor en perimenopausia; está incluido como terapia de segunda línea.⏳ Ventana de oportunidad terapéuticaEl estradiol no es eficaz en posmenopausia tardía; otros compuestos estrogénicos no han demostrado beneficio antidepresivo.😨 Estrógenos, ansiedad y estrésFluctuaciones hormonales aumentan la reactividad al estrés y los síntomas de ansiedad; el estradiol puede mejorar ansiedad y anhedonia.🔬 Nuevas terapias GABA-ABrexanolona y zuranolona, moduladores del sistema GABA, son alternativas emergentes; su papel en depresión perimenopáusica aún se investiga.
Osteoporosis: A Review Suzanne N Morin , William D Leslie, John T SchousboeJAMA 2025 Sep 9;334(10):894-907. DOI: 10.1001/jama.2025.6003-Tratamiento farmacológico-Estrategias terapéuticas recomendadas-Duración y secuencia de la terapia-Monitoreo-Comparación entre diferentes guías de tratamiento
Osteoporosis: A Review Suzanne N Morin , William D Leslie, John T SchousboeJAMA 2025 Sep 9;334(10):894-907. DOI: 10.1001/jama.2025.6003-Fisiopatología-Factores de riesgo para la osteoporosis-Presentación clínica-Evaluación y diagnóstico-Tratamiento: Estilo de vida y nutrición
Prolactin-secreting adenomas pathogenesis, diagnosis, and managementMaria Fleseriu , Elena V Varlamov , Amit Akirov , Fabienne Langlois, Stephan Petersenn, Shlomo MelmedLancet Diabetes Endocrinol. 2025 Oct;13(10):874-890.DOI: 10.1016/S2213-8587(25)00227-X-Tratamiento quirúrgico-Radioterapia-Seguimiento a largo plazo-Prolactinomas agresivos y carcinomas lactotropos-Prolactinoma y embarazo-Prolactinoma y menopausia-Hiperprolactinemia y trastornos psiquiátricos
Prolactin-secreting adenomas pathogenesis, diagnosis, and managementMaria Fleseriu , Elena V Varlamov , Amit Akirov , Fabienne Langlois, Stephan Petersenn, Shlomo MelmedLancet Diabetes Endocrinol. 2025 Oct;13(10):874-890.DOI: 10.1016/S2213-8587(25)00227-X-Presentación clínica-Comorbilidades-Imagenología diagnóstica-Manejo inicial (Observación,Tratamiento con agonistas dopaminérgicos, Resistencia a los agonistas dopaminérgicos, Retiro o de-escalamiento del tratamiento, Efectos adversos y complicaciones)
Prolactin-secreting adenomas pathogenesis, diagnosis, and managementMaria Fleseriu , Elena V Varlamov , Amit Akirov , Fabienne Langlois, Stephan Petersenn, Shlomo MelmedLancet Diabetes Endocrinol. 2025 Oct;13(10):874-890.DOI: 10.1016/S2213-8587(25)00227-XParte 1:ProlactinaHiperprolactinemia y diagnóstico diferencialClasificación del prolactinoma (Imagenología, histológía y genética)
Perimenopause: addressing symptoms and contraceptive needsMenopause 2025 Nov Andrew M KaunitzDoi: 10.1097/GME.0000000000002684
Menopause Hormone Therapy: 30 years of Advances and ControversiesEndocr Pract . 2025 Oct 26, Arielle M Schwartz, Mary Ellen Sweeney , Mary Dolan, Gina P Lundbergdoi: 10.1016/j.eprac.2025.10.011
Nonhormone treatments for vasomotor symptomsJanet S CarpenterMenopause. 2025 Feb 1;32(2):174-175. Doi: 10.1097/GME.0000000000002436.
Health of adipose tissue: oestrogen matters Victoria J Vieira-Potter, Gargi Mishra 2 , Kristy L TownsendNat Rev Endocrinol 2025 Sep 26. doi: 10.1038/s41574-025-01180-2
Hormone therapy JoAnn V. Pinkerton, Menopause• Volume 32, Number 1, January 2025 10.1097/GME.0000000000002474